Día Mundial de la Lepra: guía práctica para profesionales sanitarios
El Día Mundial contra la Lepra se celebra el último domingo de enero, y es una oportunidad clave para reforzar un mensaje doble:
- La lepra se puede curar.
- El diagnóstico precoz evita discapacidad, secuelas y estigma.
Aunque muchos profesionales la consideran una enfermedad “del pasado”, la lepra (o enfermedad de Hansen) sigue registrándose en distintos países y, en un contexto de movilidad global, puede aparecer en nuestras consultas en forma de casos importados. La clave clínica: pensar en ella a tiempo. Porque, al final, estar bien preparado puede marcar la diferencia en la atención a tus pacientes. Por eso, debes contar con la mejor formación como la que podrás encontrar en Medicarama.
¿Qué es la lepra y por qué sigue siendo relevante?
La lepra es una enfermedad infecciosa crónica causada principalmente por Mycobacterium leprae, que afecta sobre todo a piel y nervios periféricos. Puede comprometer también ojos y mucosas, y evolucionar durante años antes de manifestarse claramente.
En los programas globales actuales el objetivo ya no es solo reducir casos, sino avanzar hacia la eliminación de la enfermedad e incluso la interrupción de la transmisión, combinando diagnóstico temprano, tratamiento y abordaje del estigma.
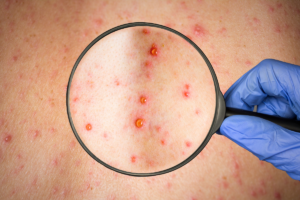
Lepra: síntomas clave que deben activar sospecha clínica
Si hay una idea esencial para profesionales, es esta: “Lesión cutánea + pérdida de sensibilidad” es un signo de alto valor para sospecha.
Síntomas y signos más frecuentes
- Manchas hipopigmentadas o rojizas que no duelen y con sensibilidad disminuida
- Engrosamiento de nervios periféricos y/o síntomas neuropáticos
- Debilidad muscular progresiva
- Lesiones cutáneas persistentes, nódulos, placas
- Afectación ocular (ojo seco, inflamación, complicaciones)
Estas características aparecen de forma consistente en fuentes clínicas y protocolos de vigilancia.
👉 Cualquier lesión crónica con hipoestesia (especialmente si hay antecedentes de residencia o contacto en zonas endémicas) debería derivarse para evaluación diagnóstica.
¿Cómo se contagia la lepra? (lo que conviene explicar bien)
La lepra no se propaga fácilmente, y esto es clave para reducir alarma y estigma. Según OMS, la transmisión se produce principalmente por gotículas expulsadas por boca y nariz cuando existe contacto cercano y frecuente con una persona infectada sin tratamiento.
Mensaje útil para el paciente y el entorno: una vez iniciado el tratamiento, el riesgo de transmisión disminuye drásticamente.
Diagnóstico: cómo abordarlo en práctica clínica
El diagnóstico combina:
- Evaluación clínica (lesiones + sensibilidad + nervios)
- Confirmación microbiológica en algunos casos (p. ej. frotis/biopsia)
- Consideración del contexto epidemiológico
En protocolos de vigilancia (como los regionales en España) se recoge la definición operativa tipo OMS: lesión cutánea con pérdida de sensibilidad, afectación nerviosa periférica o frotis positivo.
Diagnóstico diferencial
Considerar en lesiones crónicas hipoestésicas:
- Tiña versicolor
- Vitíligo
- Neuropatías periféricas no infecciosas
- Dermatitis crónicas
- Vasculitis
- Sarcoidosis
- Sífilis terciaria (según lesión y contexto)
Tratamiento de la lepra: curable con terapia multidroga (MDT)
La OMS y OPS coinciden en el mensaje: la lepra se cura con un tratamiento combinado de varios fármacos (MDT). La duración depende del tipo clínico (paucibacilar o multibacilar) y la edad.
H3: Puntos clínicos que conviene recordar
- Iniciar tratamiento precoz reduce riesgo de secuelas
- Vigilar reacciones y neuritis (causa frecuente de discapacidad)
- Acompañar con prevención de discapacidad, autocuidados, y derivación cuando corresponda
- Incorporar apoyo psicosocial para combatir estigma (también recomendado en marcos regionales)
Estigma: la “complicación” más frecuente que no se trata con antibióticos
La lepra continúa asociándose históricamente a exclusión y miedo, pese a que hoy es curable y poco transmisible. Parte del rol del profesional sanitario es:
- Educar: “se cura y no se contagia fácilmente”
- Favorecer adherencia y seguimiento
- Promover un lenguaje no estigmatizante (p. ej., “persona afectada por lepra”)
- Evitar aislamiento innecesario tras iniciar tratamiento
Las campañas institucionales del Día Mundial contra la Lepra ponen el foco precisamente en desmitificar y reducir discriminación.
¿Qué puedes hacer como profesional sanitario en esta fecha?
Aquí van acciones simples que funcionan (y además generan impacto real):
- Reforzar sospecha clínica en lesiones crónicas hipoestésicas
- Educar a pacientes: curable, baja transmisibilidad, tratamiento eficaz
- Revisar protocolos de vigilancia/derivación
- Formación breve del equipo (15–20 min): caso clínico + repaso de signos
- Reducir estigma desde el lenguaje y la comunicación clínica
El Día Mundial de la Lepra no es solo una efeméride: es un recordatorio clínico y humano. La lepra se cura, pero el diagnóstico tardío deja secuelas. Y el estigma puede ser tan dañino como la enfermedad. Una consulta, una lesión hipoestésica y una sospecha a tiempo pueden cambiar el pronóstico de una persona.